メタボ健診制度で国保加入現役世代の健康改善
全国データで検証
ポイント
- 2008年に導入された特定健康診査・特定保健指導(いわゆるメタボ健診制度)により、保健事業に投じる費用が拡大した自治体では、国民健康保険(国保)加入者の生活習慣病罹患率が10.4%減少し、特に複数疾患を抱える人の割合が35.8%減少しました。
- 試算によると、生活習慣病患者減少に伴う医療費削減額は、メタボ健診制度導入による保健事業費の増加額に比べ9倍であることが明らかになりました。
- メタボ健診制度により、国保加入者の禁煙が進み、飲酒量が減り、8000歩以上歩く人が増加しました。
- メタボ健診制度は、自営業者や持ち家世帯といった経済的に余裕のある世帯には効果がありましたが、失業者や賃貸住宅居住者には改善が見られませんでした。
概要
近年、高齢化が急速に進む日本では、糖尿病や高血圧といった生活習慣病※1の増加に伴う医療費の高騰が社会保障制度の持続可能性を脅かしています。こうした背景のもと、2008年に生活習慣病の予防と早期発見を目的とした特定健康診査・特定保健指導※2 (メタボ健診制度)が導入されました。
早稲田大学教育・総合科学学術院講師の及川 雅斗(おいかわまさと)、同大学政治経済学術院教授の野口 晴子(のぐちはるこ)、同大学人間科学学術院教授の川村 顕(かわむらあきら)、高知大学医学部教授の阿波谷 敏英(あわたにとしひで)らの研究チームは、この制度が国民健康保険(国保)加入の現役世代の健康と生活習慣に与えた影響を、自治体の財政的努力の度合いに着目して分析しました。その結果、本制度の導入により、生活習慣病罹患者の減少など費用対効果の高い健康改善効果が見られる一方で、所得層によって効果に差が生じる健康格差の存在も明らかになりました。
本研究成果は、Elsevier社が発行する国際学術誌『Journal of Health Economics』(論文名:Impacts of health checkup programs standardization on working-age self-employed and unemployed: Insights from Japan’s local government response to national policy)に掲載され、2025年8月19日にオンライン版が公開されました。
キーワード:
特定健康診査・特定保健指導(メタボ健診制度)、健康診断、生活習慣病、生活習慣、自営業者、失業者、健康格差、国民健康保険(国保)、費用対効果
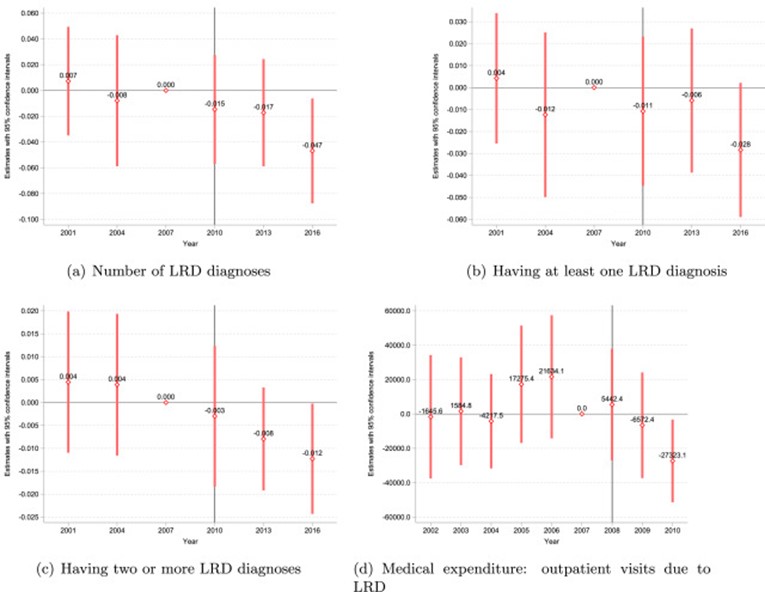
図1 生活習慣病(LRD)の診断とLRDによる医療費への効果
(a)は生活習慣病の罹患数、(b)は一つ以上の疾病に罹患している割合、(c)は複数の疾患に罹患している割合、(d)生活習慣病の医療費の自治体合計額に与えた効果の推定結果。
ひし形の記号は保健事業費増加の効果(推定結果)で数値は効果の大きさを示します。付随する赤い直線は95%信頼区間で、これが0をまたいでいないとき、推定された数値は「統計的に有意」となります。ひし形は厳密には、メタボ健診制度導入の前年である2007年を基準時点とし、処置群と対照群の結果変数の平均差と比較して、それぞれの時点の平均差がどれくらいずれているかを示します。2007年以前にはメタボ健診制度は導入されていないため、2001年と2004年の平均差は、基準年の平均差と統計的に有意な違いはありませんでした。一方で、2008年以後は統計的に有意な平均差の減少が観察されています。これは、メタボ健診制度導入前は、処置群と対照群で結果変数が同じように変化しているが、導入後、処置群で相対的に生活習慣病患者が減少したことを示唆しています。
研究の背景と目的
生活習慣病は、一度発症すると完治が難しく、予防が極めて重要です。そのため、健康診断やスクリーニングは多くの国で実施されていますが、その有効性については専門家の間で意見が分かれていました。ただし、これまでの先行研究は主に企業に勤務するビジネスパーソンを対象としており、加入保険が異なる自営業者や無職者については、研究がほとんど行われていませんでした。すなわち、我が国の自営業者や無職者が加入する保険である、自治体が運営する国民健康保険については、これまで研究蓄積がなかったため、健康診断等の効果の全貌を把握するには至っていませんでした。また、自治体はもともと、国保加入者の健康を向上させる強い動機を持っています。しかし、メタボ健診制度が始まる前は、自治体ごとに健診・保健指導プログラムの取り組みに差があったため、国全体としてはそれらによる健康が改善しているとはいえませんでした。政府はメタボ健診制度の導入により、メタボリックシンドロームに着目し科学的根拠に基づき健診・保健指導プログラムを標準化しました。
今回、新たに実現しようとしたこと、明らかになったこと、新しく開発した手法
本研究は、2008年に日本で導入されたメタボ健診制度の導入を「外的ショック」として捉え、自治体ごとの保健事業費用拡大の度合いを利用する差の差推定(dosing DID)※3を用いて、国民健康保険加入者の健康状態と健康行動への因果効果を明らかにしようと試みました。分析には、国民生活基礎調査などの大規模全国調査を用いました。
分析の結果、メタボ健診制度の導入により、自治体の一人当たりの保健事業費用が増加したことが確認されました。特に、制度導入前の保健事業費用が低かった自治体ほど、費用を大幅に増加させていました(図2)。この増加幅の違いを用いた差の差推定により、以下の点が明らかになりました。
- 健診費用を大きく増やした自治体では、自営業者や失業者の生活習慣病の罹患率が減少しました。特に、複数の生活習慣病を抱える重症化リスクの高い人々の割合が8%減少しており、全体の罹患率の減少(10.4%)よりも大きな効果が見られました。
- 健診費用が増加した自治体では、喫煙率の低下、飲酒量の減少、身体活動の増加(1日の歩数が8000歩以上になる人の割合が増加)といった健康行動の変化が統計的に有意であることが確認されました。これは、制度の導入が参加者一人ひとりの意識や行動変容を促したことを示しています。
- 一方で、健診受診率そのものに大きな変化は見られませんでした。このことから、制度の改善効果は、受診者数の増加ではなく、健診プログラムの質的な向上によるものと考えられます。
- 健康改善効果は、自営業者や持ち家世帯といった経済的に余裕のある世帯には効果的でしたが、失業者や賃貸住宅居住者では改善が見られませんでした。
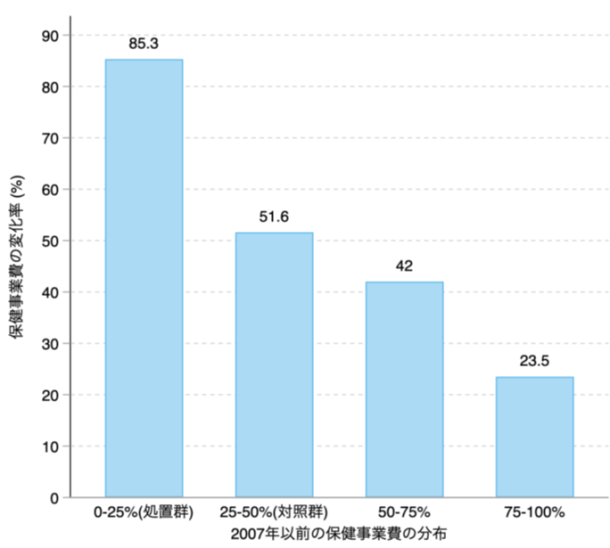
図2:保健事業費の変化率
メタボ健診制度導入前の一人あたり保健事業費の分布別にメタボ健診制度導入後の保健事業費の変化率をまとめたものです。処置群として使用したグループ(0-25%)は制度導入前に保健事業費が最も少なかったグループで、一人当たり保健事業費が85.3%増加しました。対象群として用いたグループ(25-50%)では、増加幅は51.6%で処置群より小さいものでした。
研究の波及効果や社会的影響
本研究は、2008年のメタボ健診制度の導入が、自治体の健診費用拡大を通じて、国民健康保険加入者の健康状態改善に大きな効果をもたらしたことを実証的に示しました。
メタボ健診制度の導入後の自治体の対応の費用対効果を簡易的に推計した結果、自治体が負担した健診費用の増加額(約23.7億円)に対して、生活習慣病関連の医療費が約9倍(約216.4億円)も削減されるということが明らかになりました。これは、公衆衛生プログラムが社会保障制度の財政的持続可能性に大きく貢献しうることを示唆するものです。
課題、今後の展望
今回の研究では、健康改善効果が、比較的経済的に豊かな自営業者や持ち家世帯に限定され、無職者や賃貸住宅居住者には改善が見られないという課題が明らかになりました。無職者は健診費用を「高い」と感じる傾向が強く、また「自覚症状がないから」という理由で健診を受けない人が多いことが分かっています。
今後は、経済的に困難な人々への費用負担軽減や、健診の重要性に関する情報提供を強化することで、全ての国民が健康増進の恩恵を受けられるような政策設計が求められます。そのためにも、無職者や賃貸住宅居住者で改善効果が見られなかった理由や、他の様々な集団においても健康改善効果が見られるかどうかを分析していきたいです。
研究者のコメント
健康で豊かな人生を送ることは、誰にとっても重要なことです。今回の研究を通じて、自治体が自営業者や無職者の健康を守るために費やした財政支出等を含む努力が、社会全体の医療費削減につながるための、極めて有効な投資であることが示されました。しかし、最も支援を必要としている(ヴァルネラブルな)人々、特に無職者の方々にその恩恵が届いていないという現実も浮き彫りになりました。今回の研究成果が、未来の社会保障制度のあり方を考える上で、政策担当者や市民の皆様にとって、具体的な議論の出発点となることを強く願っています。
用語解説
※1 生活習慣病
生活、運動習慣、喫煙、飲酒、ストレスといった日々の生活習慣が深く関与して発症する疾患の総称。代表的なものとして、高血圧症、糖尿病、脂質異常症、がん、脳血管疾患など。生活習慣病の多くは初期段階では自覚症状がないため、「サイレントキラー(静かなる殺人者)」とも呼ばれ、早期発見・早期治療のためには定期的な健康診断が重要とされています。
※2 特定健康診査・特定保健指導
2008年4月に導入された、40歳から74歳までの公的医療保険加入者を対象としたメタボリックシンドロームに着目した健診制度。本リリースではメタボ健診制度と呼ぶことにします。
※3 Dosing-DID(Dosing Difference-in-Differences)推定
介入の強度がグループによって異なる場合に、その強度の違いを利用して因果効果を推定する分析手法。
論文情報
雑誌名:Journal of Health Economics
論文名:Impacts of health checkup programs standardization on working-age self-employed and unemployed: Insights from Japan’s local government response to national policy
執筆者名(所属機関名):及川雅斗(筆頭著者、責任著者)*(早稲田大学教育・総合科学学術院)、大竹剛正(ペンシルバニア大学ウォートン校)、阿波谷敏英(高知大学医学部)、野口晴子(早稲田大学政治経済学術院)、川村顕(早稲田大学人間科学学術院)
論文掲載日:2025年8月19日
掲載URL: https://www.sciencedirect.com/science/article/pii/S0167629625000815
DOI:https://doi.org/10.1016/j.jhealeco.2025.103046
研究助成
研究費名:厚生労働科学研究費補助金(疾病・障害対策研究分野 循環器疾患・糖尿病等生活習慣病対策総合研究)
研究課題名:産業別・地域別における生活習慣病予防の社会経済的な影響に関する実証研究 (19FA1013)
研究代表者名(所属機関名):野口晴子(早稲田大学)
研究費名:科研費 挑戦的研究(開拓)
研究課題名:科学的根拠に基づく健康政策の実現に向けて-文理融合によるビッグデータの利活用 (19H05487)
研究代表者名(所属機関名):野口晴子(早稲田大学)
研究費名:科研費 研究活動スタート支援
研究課題名: 中高年者に関連した政策の評価に関する実証分析 (21K20160)
研究代表者名(所属機関名):及川雅斗(早稲田大学)
研究費名:科研費 基盤研究(A)
研究課題名: 医療・介護の持続可能な制度設計へ向けて-多国間比較研究による行政データの利活用 (22H00067)
研究代表者名(所属機関名):野口晴子(早稲田大学)
研究費名:科研費 若手研究
研究課題名:日本における中高年を対象とした健康診断政策の実証分析 (23K12494)
研究代表者名(所属機関名):及川雅斗(早稲田大学)









